三叉神经痛的中医辨证施治
笔记 ·
三叉神经痛(Trigeminalneuralgia,TN),又称痛性抽搐(ticdouloureux),是指累及面部、限于三叉神经的一支或几支分布区反复发作的阵发性剧痛,是最典型的神经痛。年发病率为 5.5/10万~7.6/10万。本病 70%~80% 的病例发生于 40 岁以上,女性略多于男性,约为 3:2~2:1;多数为单侧性,仅有 5% 左右为双侧性。本病属于中医学“面痛”、“偏头痛”、“头风”、“齿槽风”等范畴。
病因病机
本病病因初起以风邪、风火多见,病久则多兼痰、兼虚、兼瘀。病机较为复杂,概而言之有外感与内伤之别,同时又与风邪密切相关。因头为“诸阳之会”、“清阳之府”,手足三阳经均会于此,五脏六腑之气血精华皆上注于头。大凡外感致病,高巅之上,惟风可达,风邪升发,多夹寒、热邪气。《证治准绳》云:“面痛皆属于火……暴痛多实。”《丹溪心法》谓:“伤风头痛或半边头痛,皆因冷风所吹,遇风冷则发。”风邪每与寒、火、痰兼夹合邪,以致风寒凝滞,或风火灼伤,或风痰壅阻三阳经络而发为疼痛,风为阳邪,善行而数变,故可来去突然,反复发作。内伤致病,每与肝胆郁热、胃热炽盛上炎、阴虚阳亢而化风等密切相关,进而风火攻冲头面,上扰清窍,而致疼痛;或由头面气血瘀滞,阻塞三阳经络,不通则痛,亦为内伤致病之因。外邪致病,日久不愈,反复发作,常可循经入里,化热伤阴;病久则血行迟涩,血瘀络痹而成顽痹,诚如《临证指南医案》所云:“初为气结在经,久则血伤入络”。而内伤致病亦多随感受外邪,使病情加重,故内外合邪为患是本病发生的又一临床特点。
症状
1.发作情况
疼痛发作前常无预兆,为骤然发生的闪电样、短暂而剧烈的疼痛。病人常描述为电灼样、针刺样、刀割样或撕裂样的剧烈疼痛。发作时病人常以手掌或毛巾紧按病侧面部或用力擦面部以期减轻疼痛。有的在发作时不断做咀嚼动作,严重者常伴有面部肌肉呈反射性抽搐,口角牵向一侧,又称“痛性抽搐”;有的伴有面部发红,皮肤温度增高,结膜充血,流泪,唾液分泌增多,鼻黏膜充血流涕等症状;有的病人甚至疼得在床上翻滚。每次发作可由数秒至一两分钟后骤然停止。间歇期一如常人,少数可仍有烧灼感,一般夜间间歇期较长,可数日发作1次。大多逐渐加重,疼痛发作次数逐渐频繁,严重者数分钟发作1次,甚至终日不止。病程可呈周期性发作,每次发作期可持续数周至数月,缓解期不定,但很少有自愈者。部分病例发作周期似与气候有关,春季及冬季较易发病。
2.触发点及其诱发
在病侧三叉神经分布区某处,如上下唇、鼻翼、口角、门齿、齿根、颊、舌等,特别敏感,稍加触动即可引起疼痛发作,这些敏感区称“触发点”。
- 三叉神经第3支(下颌支)诱发疼痛发作多因下颌动作(如咀嚼、呵欠、说话等)及冷、热水刺激下齿处所致,而直接刺激皮肤触发点诱发疼痛发作者较少。
- 诱发第2支(上颌支)疼痛发作则多因刺激皮肤触发点(上唇外 1/3、鼻翼、上门齿、颊部及眼球内侧等处)所致,饮冷热水、擤鼻涕、刷牙、洗脸、剃须等可诱发,严重者移动身体带动头部时可诱发。
因此,严重影响病人生活,即使在间歇期间,病人常不敢进食、大声说话及洗脸,唯恐引起发作。
3.侧别及支别
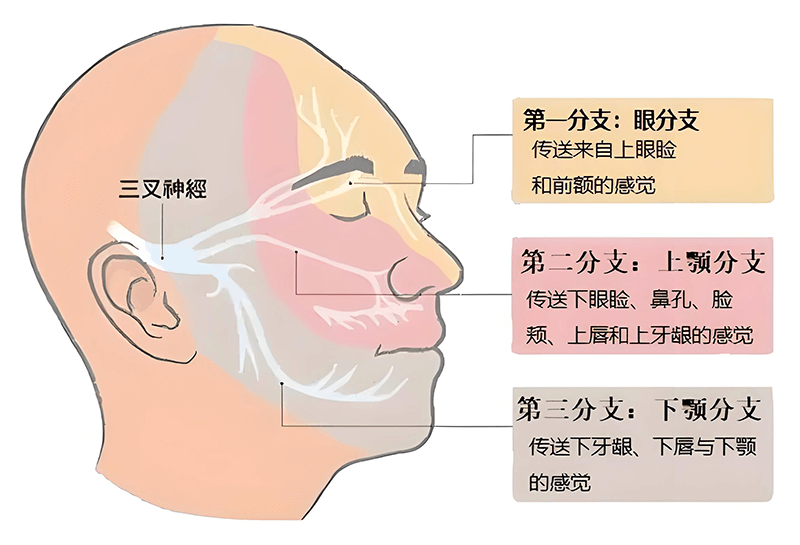
三叉神经痛大多为一侧性,少数双侧疼痛者往往先在一侧,或一侧疼痛发作较对侧严重,经治疗一侧疼痛消失后,对侧发作随之加重。疼痛多由一侧上颌支或下颌支开始(由眼支起病者极少见),后逐渐扩散到两支,甚至三支均受累,累及三支者较少见。疼痛受累支别,以第3支最多见(约占60%),第2支次之(约占30%),第1支最少见。两支同时发病者以第2、3支合并疼痛者最常见(约占80%),少数可三支同时疼痛。第3支疼痛大多由下颌犬齿部开始,向上放射至耳深部或下颌关节处,少数可呈相反方向放射。大多均局限于第3支支配范围内。第2支疼痛多由鼻孔处开始,放射至眼眶内缘或外缘处,有时可扩散至第1支区域而产生眼部疼痛。
体征
- 病人因疼痛发作不敢洗脸、刷牙、剃须、进食,故面部及口腔卫生很差,全身营养不良,面色憔悴,精神抑郁,情绪低落。
- 慢性病人,可有营养障碍,如面部局部皮肤粗糙,眉毛脱落,角膜水肿、混浊,麻痹性角膜炎,虹膜脱出,白内障,甚至咀嚼肌萎缩等。
- 神经系统检查正常,有时因局部皮肤粗糙,局部触觉可有轻度减退,做过封闭治疗者可有面部感觉减退。应详细检查有无其他神经系统体征,与继发性三叉神经痛相鉴别。
诊断要点
- 面或额部的阵发性疼痛,持续数秒至2分钟。疼痛至少有以下特点:
- (1)沿三叉神经的1支或1支以上的分布区。
- (2)特征为突发、剧烈、尖锐、浅表、刀刺样或烧灼样。
- (3)疼痛剧烈,从触发点诱发,或因某些日常活动诱发,如吃饭、谈话、洗脸或刷牙。
- (4)在两次发作期间患者完全正常。
- 没有神经系统的任何缺损所见。
- 每个病人的发作具有刻板性。
- 病史、躯体检查及必要时所做特殊检查可排除导致面痛的其他原因。(参照1988年国际颈痛学会、国际头痛学会分类委员会标准)
鉴别诊断
- 牙痛:三叉神经痛往往易被误诊为牙痛。牙痛为持续性,多局限于齿龈部,不因外来因素加剧或诱发,必要时做X线检查可发现牙病、埋伏牙或肿瘤等。
- 舌咽神经痛:舌咽神经痛较少见,与三叉神经痛发病率之比为1:(70~100),多见于年轻妇女。疼痛部位在舌根、软腭、扁桃体、咽部及外耳道等处。常在进食、吞咽、说话时诱发。扁桃体可有压痛。用4%可卡因溶液、1%丁卡因溶液等喷涂于咽部、扁桃体及舌根部,如能止痛即可确诊,并可与三叉神经痛鉴别。
- 蝶腭神经痛:蝶腭神经痛又称不典型面部神经痛、Sluder病。病因不详,可能与鼻窦感染有关。疼痛位于颜面深部,可由牙部发出放射至鼻根、颧、上颌、眼眶、乳突、耳部、枕部、肩部及手部等处,眼眶可有压痛。疼痛呈烧灼样或针刺样,阵发性或持续性,无一定规律。发作时病侧鼻黏膜充血、阻塞、流泪等。做蝶腭神经节封闭有效。
- 继发性三叉神经痛:继发性三叉神经痛发作情况及特征与原发性三叉神经痛相似,但发病年龄较小,体格检查有时可发现面部感觉减退、角膜反射迟钝、听力减弱等阳性体征。继发性三叉神经痛的病因有脑桥小脑角肿瘤(以胆脂瘤最多见,其他有听神经瘤、脑膜瘤、血管瘤等)、三叉神经节肿瘤、脊索瘤、垂体瘤长入麦氏囊、颅底恶性肿瘤(如鼻咽癌、其他转移癌等)等。鉴别以上病因应做进一步检查,如颅底X线摄片、脑脊液检查、鼻咽部活检、CT扫描及MRI等。
辨证治疗
一般而言,本病初期多实,病久则可见虚证或虚实夹杂之证。初期多为风夹寒热之邪,阻滞经络所致,或由肝火胃火上扰清窍而成。此多为实证,故可见疼痛剧烈,多呈灼痛、撕裂样疼痛。病久不愈,气血亏虚,可见钝痛持久、面色无华、少气懒言、舌淡等表现。亦可见本虚标实之证。
临证时应详辨寒热。本病既可由风寒所致,亦可由风热或胃火、肝火上扰引发。疼痛阵作,如有冷风拂面、惧怕风冷刺激者,多为风寒。如见疼痛剧烈如灼、口干、口苦、面红目赤、舌红苔黄者,多为肝火。
本病的辨证分型,针对外感与内伤致病之因,结合兼夹邪气为患的特点,分为风寒凝络、风热伤络、肝火上扰、胃火上炎、瘀血阻滞5个证型。治疗上当以止痛为要。由于本病以疼痛为主,因而在辨证论治的同时,常配用疏风止痛或活血止痛之品,以助提高疗效。
1.风寒凝络
- 证候特点:颜面阵发性剧痛,喜裹头面,惧怕风冷刺激,每遇风寒诱发或加重,舌质淡,苔薄白,脉浮紧或弦紧。
- 治法:祛风散寒,通络止痛。推荐方剂:川芎茶调散加减。
- 基本处方:川芎15g,荆芥10g,白芷10g,羌活10g,细辛5g,防风10g,蔓荆子15g,蜂房9g,甘草3g,清茶少许。每日1剂,水煎服。
- 加减法:阳虚恶寒较甚,脉沉细者,加炙麻黄10g、熟附子9g以温阳散寒;风痰壅络,面颊麻木作胀者,加法半夏15g、胆南星10g、白附子10g、天麻9g以祛风化痰;颜面肌肉抽搐者,加全蝎10g、白僵蚕10g息风止痉;寒凝痛甚者,加蜈蚣2条(去头足)、制川乌5g散寒止痛。
2.风热伤络
- 证候特点:颜面阵发性剧痛,有灼热感,口苦微渴,便秘溲赤,舌边尖红赤,苔薄黄而干,脉浮数或弦数。
- 治法:祛风清热,通络止痛。推荐方剂:芎芷石膏汤加减。
- 基本处方:川芎15g,白芷10g,生石膏30g(先煎),细辛5g,菊花15g,荆芥6g,薄荷10g(后下),蔓荆子15g,丝瓜络10,甘草6g,清茶少许。每日1剂,水煎服。
- 加减法:风热較甚者,加黄芩10g、梔子10g以清热泻火;便秘者,加大黄5g(后下)通腑泄热;面肌痉挛抽搐者,加地龙10g息风镇静。
3.肝火上扰
- 证候特点:颜面阵发性剧痛,面颊烧灼感,甚则胀痛如裂,头晕目赤,烦躁易怒,耳鸣口苦,渴欲饮水,便秘溲赤,舌质红,苔黄厚而燥,脉滑数。
- 治法:清热泻火,祛风通络止痛。推荐方剂:龙胆泻肝汤加减。
- 基本处方:龙胆草15g,栀子10g,黄芩10g,生地黄15g,柴胡10g,当归12g,露蜂房9g,细辛5g,车前子10g(包煎),甘草6g。每日1剂,水煎服。
- 加减法:肝火炽盛者,可加夏枯草15g,以加强清肝泄热之力;胃火炽盛者,可加生石膏30g清胃泻火;痛剧,酌用川芎15g、白芷10g加强镇痛;痛剧而面肌抽搐者,加龙齿15g、地龙10g清热息风止痉。
4.胃火上炎
- 证候特点:颜面阵发性剧痛,面颊灼热感,甚则胀痛如裂,面红目红,口臭口干,渴欲饮水,便秘尿赤,舌质红,苔黄厚而燥,脉滑数。
- 治法:清泻胃火,通络止痛。
- 推荐方剂:芎芷石膏汤合清胃散加减。
- 基本处方:生石膏30g(先煎),川芎15g,黄连9g,生地黄20g,牡丹皮10g,白芷15g,羌活9g,菊花20g,薄荷9g(后下),升麻6g,甘草6g。每日1剂,水煎服。
- 加减法:热盛津伤者,去羌活,加知母12g、石斛15g清热生津;大便秘结者,加大黄5g(后下)通腑泄热;上焦有热者,加连翘15g、栀子15g、牛蒡子9g清热利咽;颜面肌肉抽搐者,加钩藤15g、地龙10g、全蝎10g息风止痉。
5.瘀血阻滞
- 证候特点:颜面阵发性剧痛,痛如锥刺或刀割,痛处拒按,经久不愈,无明显寒热诱发因素,舌质紫黯或有瘀点、瘀斑,苔薄白,脉弦涩。
- 治法:活血祛瘀,通窍止痛。推荐方剂:通窍活血汤加减。
- 基本处方:赤芍9g,川芎9g,桃仁9g,红花9g,天麻15g,当归9g,全蝎6g,甘草6g。每日1剂,水煎服。
- 加减法:面肌痉挛抽搐者,加蜈蚣2条(去头足)、生龙齿15g息风止痉;兼有热象者,加生地黄15g、丹皮10g清热凉血散瘀;血虚者,加鸡血藤15g、制何首乌15g以补血活血。
其他治疗方法
中成药
在上述辨证治疗的同时,可以选用如下中成药配合治疗。
- 太极通天口服液:功能活血化瘀、祛风止痛。适用于本病风寒凝络证。每次10ml,每日3次。
- 新癀片:功能清热解毒,活血化瘀,消肿止痛。适用于本病胃火上炎证、肝火上扰证。每次2~4片,每日3次。
- 七叶神安片:功能益气安神,活血止痛。适用于本病各证。每次1~2片,每日3次。
- 养血清脑颗粒:功能养血平肝,活血通络。适用于本病气血亏虚证。每次1袋,每日3次。
- 血府逐瘀口服液:功能活血化瘀,行气止痛。适用于本病瘀血阻滞证。每次1袋,每日`3次。
- 野木瓜注射液:功能祛风止痛,舒筋活络。适用于本病风寒瘀血证。每次4ml肌内注射,每日2~3次。
- 川芎嗪注射液:功能活血化瘀,理气止痛,适用于闭塞性脑血管疾病如脑供血不全、脑血栓形成、脑栓塞及其他缺血性血管疾病如冠心病、脉管炎等。适用于本病风寒凝络证和瘀血阻滞证。每次120mg,静脉滴注,每日1次,10天为1个疗程。
针灸
- 风寒夹痰,阻滞经络
- 取穴:风池,外关,丰隆,足三里。
- 操作:风池进针时,针尖稍向上方斜刺,用捻转法,使针感向额部放散;其他各穴均用提插法,以加强针感;各穴均可配合灸法以增强温散的作用。
- 风热夹痰,阻滞经络
- 取穴:商阳,关冲,少泽,曲池,合谷,丰隆。
- 操作:商阳、关冲、少泽三穴均用三棱针点刺出微血;曲池、合谷、丰隆均用提插泻法,反复行针,以加强针感,留针30分钟。发作期应每日针刺,缓解后可间日1次,直至控制疼痛为止。
- 肝郁化火,火气上逆
- 取穴:液门,行间,侠溪,曲泉。
- 加减:心烦善怒,加大陵;胸胁胀闷,加支沟。
- 操作:主穴均用提插结合捻转泻法,缓慢行针,使针感逐渐增强,并向远处放散,然后留针,每隔3~5分行针2次;大陵行捻转泻法,使针感向上传导,支沟用平补平泻法。
- 气虚血瘀,病邪入络
- 取穴:膈俞,肝俞,关元,三阴交,足三里。加减:畏风自汗,加大椎、复溜。
- 操作:用补法。一般以提插补法徐缓行针,以使得气,留针30分钟。出针后可加灸,或关元穴单用隔姜灸,每次5~7壮。大椎可行热补法,或单针后加灸;复溜行提插补法。久病体虚,以间日治疗为宜。对症治疗穴位,应适当精简,针刺手法,也宜相应减轻些。
头针
- 取穴:患侧头维穴、颞前线、顶颞后斜线下1/3。
- 操作:头维穴向下1针,向耳根方向1针,交叉刺,均用抽气泻法,出针时可按摩其触发点,由轻至重直到得气痛止。
梅花针
- 部位:在疼痛部位及其周围找痛点,耳前、耳下、鼻唇部、两手掌及指端处为刺激点。
- 操作:用梅花针叩击。在痛点用较重刺激,其他各处均用轻或中等度叩刺。每日1次。
针挑
- 取穴:下关、翳风、风池。
- 配穴:第1支痛加鱼腰、攒竹、阳白、印堂;第2支痛加四白、巨髎、颧髎、太阳;第3支痛加颊车、承浆、地仓、人迎。
- 操作:一般选主穴1个,配穴2~3个,还可酌情取肝俞、胆俞、脾俞、胃俞等穴,常规消毒后,用1%普鲁卡因注射液在穴位上注射一小皮丘,术者用右手持三棱针在穴位上进针,左手食指轻轻将皮肤向针尖方向推压,使针尖穿透皮肤并纵行挑破皮肤0.2~0.3cm,然后针尖向下把皮下白色纤维(如羊毛状)挑豁断,直至纤维挑尽为止,后敷料,每隔7天挑治1次,穴位另选。10次为1个疗程。
埋线
- 取穴:
- 第1支痛:主穴取太阳透阳白,配穴取阳白透印堂。
- 第2支痛:主穴取颧髎;配穴取迎香透四白(眶下孔),或迎香透颧髎、透下关。第3支痛:主穴取颊车穴;配穴取地仓透颊车。牙周痛加承浆透地仓、透颊车。
- 操作:均取患侧穴位,深埋穴,从颧髎穴进针埋到翼腭凹内蝶腭神经节处。颊车穴进针到下颌孔附近。余穴均用浅埋,即埋植于皮下组织内。用铬制4/0肠线埋入穴位组织内,间隔3~5周再次埋线,一般3~5次。用常规手术埋线方法。
灸法
- 取穴:第1支取下关、合谷、颊车;第2支取颊车、阳白、颧髎、合谷、地仓;第3支取阳白、太阳、合谷。
- 加减:风寒盛者,加风池、风门;风热盛者,加大椎、曲池。每日施灸2次,以艾条悬灸为宜。
穴位注射
取穴:第1支取攒竹;第2支取四白;第3支取下关或承浆。药物选择:1%盐酸普鲁卡因溶液、维生素B12、地塞米松等。
操作:用1%盐酸普鲁卡因溶液0.5~1mg,或维生素B120.01mg、安乃近0.5mg,按发病部位注入患侧穴位,用5号半或6号针头刺入穴位有针感,无回血时缓慢注入药液,每隔2~3日注射1次;或取注射用地塞米松5mg,注射用水1ml,每穴0.5~1mg,出针后稍压片刻,每日1~2次,10日为1个疗程,疗程间隔5~7日。
名家名医经验方
1.卢芳——卢氏方治风寒袭络证
组成:荜茇50g,细辛5g,川芎50g,炙草乌10g,苍耳子15g。主治:感受风寒之邪引起的面痛、发热,舌苔薄白,脉浮。
加减:若第1支疼痛,加防风25g;第2支疼痛,加高良姜15g;第3支疼痛,加藁本15g;三支俱痛者,加白芷50g;恶心纳呆者,加半夏15g;畏风寒者,加羌活。(卢祥之.中国名医名方[M].北京:中国科学技术出版社,1991:90—91)
2.张伯臾——辛甲汤治疗肝阴不足证
组成:生地黄24g,白芍、牡蛎(先煎)各30g,玄参、麦冬、丹皮各9g,生鳖甲、生龟甲(先煎)各18g,炙甘草6g,细辛1.8g。
主治:三叉神经痛,症见面部疼痛连及太阳穴(一侧),入夜剧痛如锥刺,舌红,脉弦细。(柴国剑,李志文,吴秀贤.中华当代名医妙方精华[M].长春:长春出版社,1993:208)
3.哈孝贤——加味麻附辛汤治寒凝筋脉证
组成:麻黄9g,附子9g,细辛9g,川芎6g,白芷6g,防风9g,玄参12g,当归12g,黄芩6g,黄连6g,沉香6g,朱砂粉1.5g(冲服),琥珀粉1.5g(冲服)。主治:三叉神经痛。
加减:左侧痛,加龙胆草15g;右侧痛,加生石膏15g;跳痛者,加生龙骨、牡蛎各15g;窜痛者,加生石决明30g;睡眠差,加远志6g、菖蒲6g、夜交藤30g;口干,加石斛15g;病程久者,加南红花6g。(张煜.当代名医临床秘诀[M].北京:科学技术文献出版社,2003:5)
4.毕福高——止痛散治风热上扰证
组成:黄芩10g,川芎10g,细辛3g,葛根10g,石膏15g,知母10g,白芷6g,柴胡10g,薄荷10g,防风10g,甘草10g。
主治:三叉神经痛。
加减:太阳经头痛,宜加羌活、蔓荆子;少阳经头痛,宜加柴胡、黄芩、川芎;阳明经头痛,宜加白芷、葛根;厥阴经头痛,宜加藁本、吴茱萸。(张煜.当代名医临床秘诀[M].北京:科学技术文献出版社,2003:5)
单方验方
- 愈痛散白附子100g,全蝎150g,川芎、白芷、僵蚕各200g。以上各药分别研制成粉混合均匀。每次2g,每日2次,热酒调服,10天为1个疗程。
- 艾叶方生艾叶150g,生鸡蛋1枚,银屑适量。艾叶捣绒后加少许水入容器中煨沸,纳入蛋清拌匀后再加银屑搅匀,趁热敷患处,每次30分钟,每日2次,连续用至疼痛消失。该方功能滋补气血,温通经络,适用于气血亏虚、风寒入络之面痛。
- 蔓荆子酒蔓荆子60g,白酒500ml。将蔓荆子炒至焦黄,研为粗末,入酒内浸泡3~7天(夏季泡3天,冬季泡7天),兑凉开水200ml,取汁700ml。每次服50ml,每日2次,7天为1个疗程。蔓荆子味苦辛,性微寒,入肝、胃、膀胱经,有疏散风热、清利头目之功。现代药理研究表明,蔓荆子含有多种挥发油、生物碱、黄酮类及维生素A类物质,具有镇静、止痛作用。